Frühsommer-Meningoenzephalitis (FSME): Zunahme von Verbreitung und Fallzahlen
Im Jahr 2020 verzeichnete das Robert Koch-Institut einen Anstieg um 59 % der gemeldeten FSME-Fälle im Vergleich zum Vorjahr (2019: 443 Fälle; 2020: 706 Fälle). Und auch in Berlin und Brandenburg wurden im Jahr 2020 bereits sieben autochthone FSME-Erkrankungen nachgewiesen.
DR. MED. THOMAS FREUND
FSME sowie verwandte Virusenzephalitiden werden durch von Zecken übertragene Viren der Gattung Flavivirus verursacht (Familie: Flaviviridae). Die drei naheverwandten Subtypen werden entsprechend ihres geografischen Vorkommens als europäischer, sibirischer und fernöstlicher Subtyp bezeichnet. Der europäische Subtyp wird durch die Zecke Ixodes ricinus (Gemeiner Holzbock) übertragen. In seltenen Fällen ist die Übertragung über Rohmilch (Ziege, Schafe) beschrieben. Die in den deutschen FSME-Verbreitungsgebieten vorkommenden Zecken sind zu ca. 0,1–5 % infiziert (im Gegensatz hierzu enthalten ca. 10–35 % der Zecken Borrelien). Primäres Erregerreservoir sind kleine Nagetiere, insbesondere Mäuse. Aber das Virus zirkuliert auch zwischen Zecken und Hasen, Rotwild, Schafen oder Ziegen.
Klinisch präsentiert sich die Erkrankung mit einem biphasischen Verlauf. Nach einer Inkubationszeit von 7–14 Tagen nach Zeckenbiss treten unspezifische Allgemeinsymptome wie Fieber, Abgeschlagenheit und Gliederschmerzen auf. Nach kurzem, symptomfreien Intervall von ein bis vier Wochen folgen bei 50 % der symptomatischen Patienten neurologische Symptome, die sich als Meningitis, Meningoenzephalitis oder Meningoenzephalomyelitis manifestieren können. Trotz eines hohen Anteils asymptomatischer Personen und auch Verläufen mit fehlender zweiter Krankheitsphase (ca. 70–95 %) werden insbesondere bei schweren klinischen Verläufen persistierende neurologische Symptome wie Lähmungen, Anfallsleiden oder Kopfschmerzen beobachtet, welche über Monate anhalten können. Bei ca. 1 % nimmt die Erkrankung einen letalen Verlauf.
Die Hauptrisikogebiete liegen in Süddeutschland, vor allem in Bayern, Baden-Württemberg, Südhessen und Thüringen. Aber auch Kreise in Niedersachsen, Rheinland-Pfalz, Saarland, Sachsen und Sachsen-Anhalt gehören dazu (siehe Abb. 1). Die Gebiete mit nachgewiesenen Fällen von FSME haben sich in den letzten zwanzig Jahren deutlich ausgeweitet. So gilt z. B. die gesamte Schweiz (mit Ausnahme der Kantone Genf und Tessin) als FSME-Risikogebiet und in den Niederlanden wurde 2019 erstmals über dort erworbene FSME-Erkrankungen berichtet.
Aufgrund einer ausgeprägten Kreuzreaktivität unter den Flaviviren (Dengue-, Gelbfieber-, Japanische-Enzephalitis-, West-Nil-Virus u. a.) sollte zur Interpretation der serologischen Diagnostik eine ausführliche Impf- und Reiseanamnese erfolgen. Nur der gleichzeitige Nachweis von IgM- und IgG-Antikörpern gegen das FSME-Virus im Serum oder ggf. im Liquor beweist bei entsprechender klinischer Symptomatik und fehlender FSME-Impfung die akute Infektion. Gegebenenfalls ist eine Verlaufskontrolle nach ein bis vier Wochen erforderlich, um einen eindeutigen Titeranstieg (≥ 4-fach) nachzuweisen. IgM-Antikörper können nach akuter Infektion sowie nach Impfung bis zu einem Jahr persistieren. Zur Differenzierung zwischen akuter Infektion oder kürzlich durchgeführter Impfung können virusspezifische IgG-Antikörper gegen das nicht strukturelle Protein 1 (NS1) herangezogen werden. Diese werden typischerweise 6–10 Tage nach Krankheitsbeginn einer natürlichen FSME-Virusinfektion, nicht aber nach Impfung, gebildet. Diese Untersuchung wird u. a. vom Konsiliarlabor* für FSME durchgeführt. Der Direktnachweis mittels PCR aus Blut bzw. Liquor ist meist nur in der ersten Krankheitsphase möglich und spielt dadurch eine untergeordnete Rolle.
97 % der FSME-Patienten mit bekanntem Impfstatus sind nicht oder nur unzureichend geimpft. Bei den FSME-Impfstoffen handelt es sich um inaktiviertes FSME-Virus. Um den vollen Impfschutz zu erreichen, sind im Rahmen der Grundimmunisierung drei Impfungen erforderlich; vor kurzfristig geplanten Reisen stehen „Schnellimpfschemata“ zur Verfügung. Nach 3–5 Jahren (je nach Impfstoff) sollte eine Auffrischungsimpfung erfolgen. Nach vollständiger Impfung kann bei 99 % der Geimpften mit einem vollständigen Schutz vor FSME gerechnet werden. Beide zugelassenen Impfstoffe sind gegen alle drei Virus-Subtypen wirksam (europäischer, sibirischer, fernöstlicher Subtyp).
Verschiedene Gründe mögen zu einem Anstieg der Infektionszahlen geführt haben. Diskutiert werden eine höhere Virus-Durchseuchungsrate der Zecken als in den Vorjahren, höhere Zeckenzahlen sowie die Tatsache, dass während der COVID-19-Pandemie mehr Menschen ihre Freizeit im Freien verbracht haben und somit einem höheren Risiko für Zeckenstiche ausgesetzt waren. Zudem beeinflussen klimatische Faktoren u. a. die Überwinterung sowie auch die Aktivitätsperiode der Zecken.
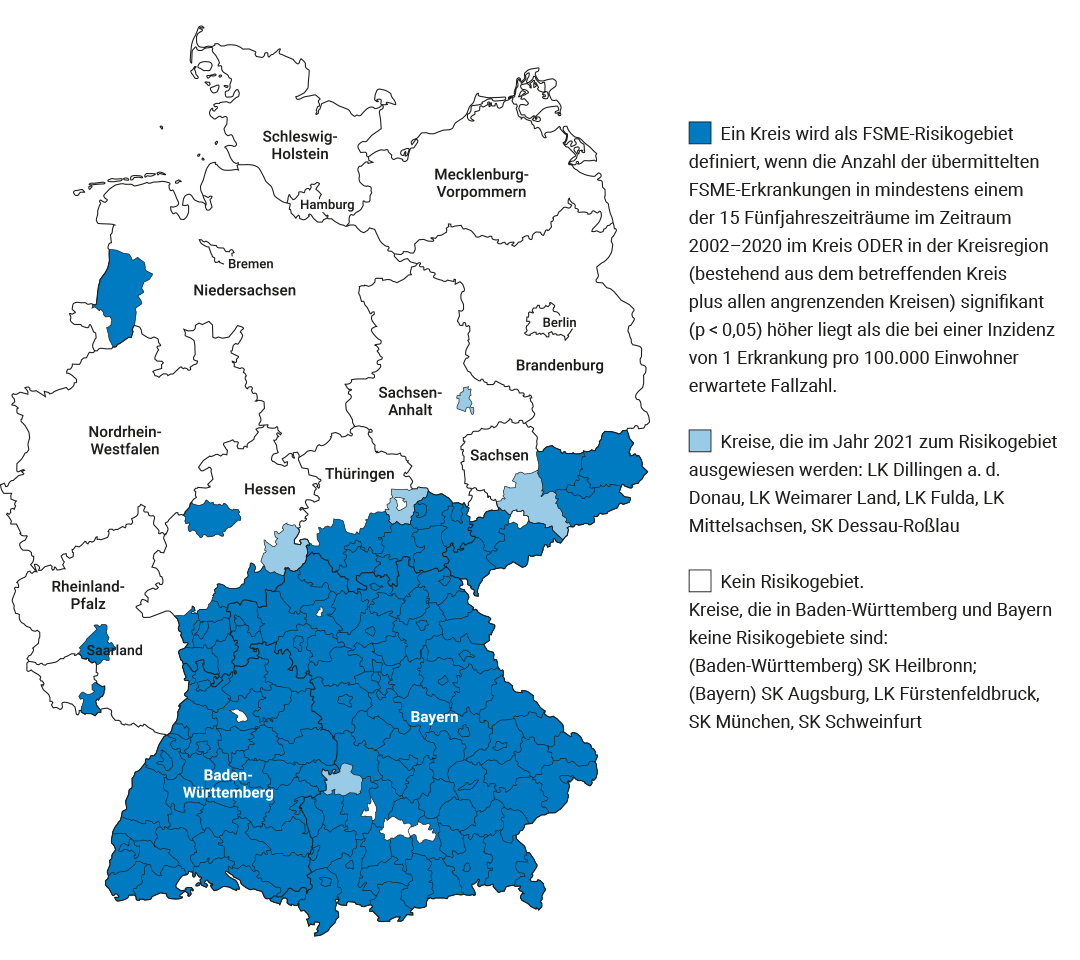
Abbildung 1. Robert Koch-Institut (RKI) FSME: Risikogebiete in Deutschland. Stand: Januar 2021; DOI 10.25646/8079
Literatur
- https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_FSME.html;jsessionid=34F1C9028F3A5F6950BEDB27FA729854.internet081#doc2381918bodyText1 (25.10.2021)
- Robert Koch-Institut (RKI): FSME: Risikogebiete in Deutschland (Stand: Januar 2021). Epid Bull 2021;9:3-20 | DOI 10.25646/8079
- https://www.awmf.org/uploads/tx_szleitlinien/030-035l_S1_Fruehsommer_Meningoenzephalitis_FSME_2020-02.pdf (25.10.2021)
- https://www.rki.de/SharedDocs/FAQ/FSME/FSME-Impfung/FSME-Impfung.html (25.10.2021)
- https://www.rki.de/DE/Content/Infekt/SurvStat/survstat_node.html (25.10.2021)
- https://www.umweltbundesamt.de/themen/gesundheit/umwelteinfluesse-auf-den-menschen/klimawandel-gesundheit/vektoren-reservoirtiere-als#bereits-eingetretene-auswirkungen (25.10.2021)
- https://www.berlin.de/lageso/_assets/gesundheit/publikationen/wochenberichte-2020/ejb_2020.pdf

