Panton-Valentine-Leukozidin-positive Staphylococcus-aureus-Isolate aus Haut- und Weichgewebeinfektionen ambulanter Patienten in Berlin
Rezidivierende ambulant erworbene Haut- und Weichgewebeinfektionen (SSTI) sind ein wichtiger Grund für die Vorstellung beim Hausarzt, in der kinderärztlichen, dermatologischen oder in der chirurgischen Praxis. Auslöser solcher rezidivierender Infektionen sind häufig Panton-Valentine-Leukozidin (PVL)-positive Staphylococcus aureus-Stämme (PVLPSA), die typischerweise aus Abszessen, Furunkeln und Karbunkeln isoliert werden können.
DR. MED. JOHANNES FRIESEN
Bei PVL handelt es sich um ein aus zwei Komponenten, LukS-PV und LukF-PV, bestehendes Poren-formendes Toxin, das durch Bindung an den Komplement-Rezeptor C5a und an den F-Komponenten-spezifischen Receptor CD45 die Lyse weißer Blutzellen bedingt. PVLPSA-Infektionen treten oftmals als SSTI auf. Nur in seltenen Fällen kann es zu ambulant erworbener fulminant verlaufendender nekrotisierender Pneumonie oder intrakranieller Abszessbildung kommen.
Bei SSTI durch PVLPSA sind Kinder, Jugendliche und junge Erwachsene und deren familiäres Umfeld die am häufigsten betroffenen Altersgruppen. Daneben kann die Quelle für Ausbrüche in medizinischen Einrichtungen zu finden sein.
Da bei SSTI durch PVLPSA neben einer chirurgischen Therapie und der obligaten Dekolonisierung wie bei Methicillin-resistentem S. aureus (MRSA) oftmals eine antibiotische Therapie in Erwägung gezogen wird, ist das Wissen über die lokale Resistenzsituation entscheidend. Unsere Resistenzdaten von PVLPSA aus Abszessen, Furunkeln und Karbunkeln haben wir vor kurzem zusammen mit weiteren klinischen Charakteristika (Lokalisation, Alter der Patienten) über einen Zeitraum von elf Jahren retrospektiv erhoben (2007–2017) und analysiert.
Die Abstriche wurden von Hausärzten, Chirurgen, Dermatologen und Kinderärzten zu uns eingesendet. Dabei handelte es sich ausschließlich um Proben ambulanter Patienten. Unsere Labormethoden umfassten die kulturelle Anzüchtung auf Agarplatten, die Identifizierung und automatisierte Resistenztestung und die Detektion des PVL-Gens mittels Polymerasekettenreaktion (PCR).
Insgesamt wurden 1.199 Datensätze (1.074 Patienten) mit S. aureus-Nachweis und den klinischen Diagnosen Abszess, Furunkel oder Karbunkel identifiziert. 613/1199 S. aureus-Isolate waren PVL-positiv. Patienten mit PVLPSA waren jünger als Patienten mit PVL-negativem S. aureus-Nachweis (Altersmedian: 34 versus 44 Jahre). Verglichen mit einer einmaligen Einsendung (448/982 Patienten mit PVLPSA, 45,6 %) war die PVL-Nachweisrate bei wiederholten oder Mehrfacheinsendungen (69/92 Patienten mit PVLPSA, 75 %) deutlich erhöht. Die höchste PVL-Positivrate wurde in Läsionen mit axillärer und glutäaler Lokalisation gefunden (76/123, 61,8 % und 82/108, 75,9 % PVLPSA), eine niedrigere PVL-Positivrate bei Läsionen an Kopf (51/123, 41,5 % PVLPSA), Rumpf (67/165, 40,6 % PVLPSA), Armen (51/109, 46,8 % PVLPSA) und Beinen (131/285, 46 % PVLPSA).
Ein bei durch S. aureus verursachten SSTIs häufig empfohlenes und verwendetes Antibiotikum ist Cotrimoxazol. Über den Studienzeitraum war eine deutliche Zunahme der Cotrimoxazol-Resistenzrate bei PVLPSA festzustellen (Abbildung 1), die zumeist mit Methicillin-sensitivem S. aureus (MSSA) assoziiert waren. Bei den PVL-negativen S. aureus-Stämmen war die Cotrimoxazol-Resistenzrate unverändert niedrig. Eine Auswahl weiterer in der Studie bestimmter Resistenzen ist in Tabelle 1 dargestellt.
Zusammenfassend lässt sich sagen, dass bei rezidivierenden SSTI und solchen mit glutäaler und axillärer Lokalisation an PVLPSA gedacht werden sollte. Falls eine Antibiotikatherapie erforderlich ist, sollte eine Resistenztestung angestrebt werden, da sich die Erregerempfindlichkeit bei PVLPSA nicht vorhersagen lässt.
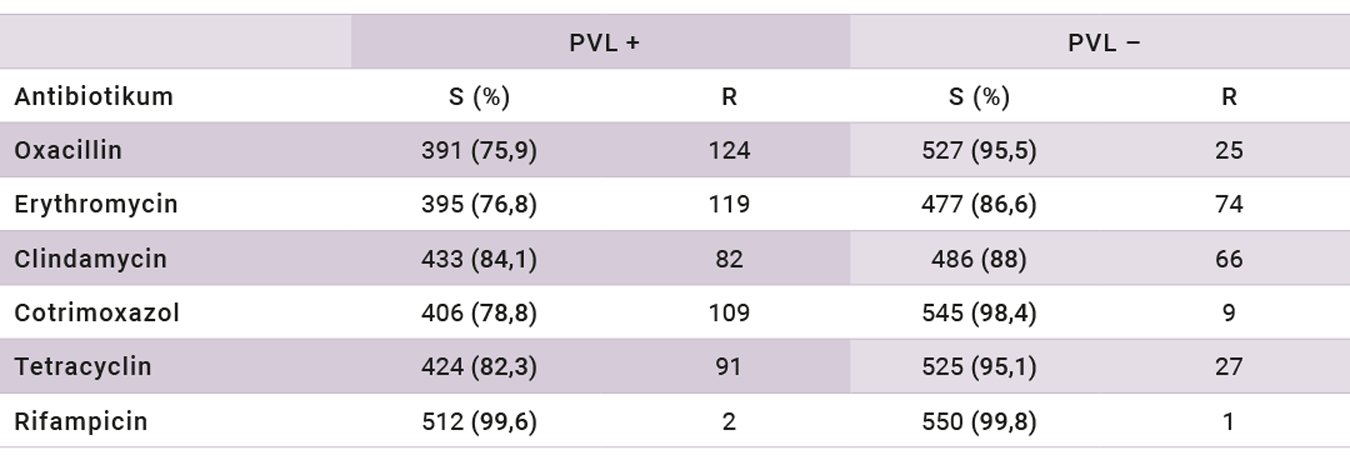
Tabelle 1. Ausgewählte Antibiotikaempfindlichkeiten von PVL+ und PVL– S. aureus.
Weitere Informationen zur Therapie/Dekolonisierung von PVLPSA finden Sie z. B. auf der Homepage der Arbeitsgruppe „PVL-bildender Staphylococcus aureus“ der Charité Zu beachten ist, dass eine erforderliche Dekolonisierung nicht Bestandteil der kassenärztlichen Versorgung ist.
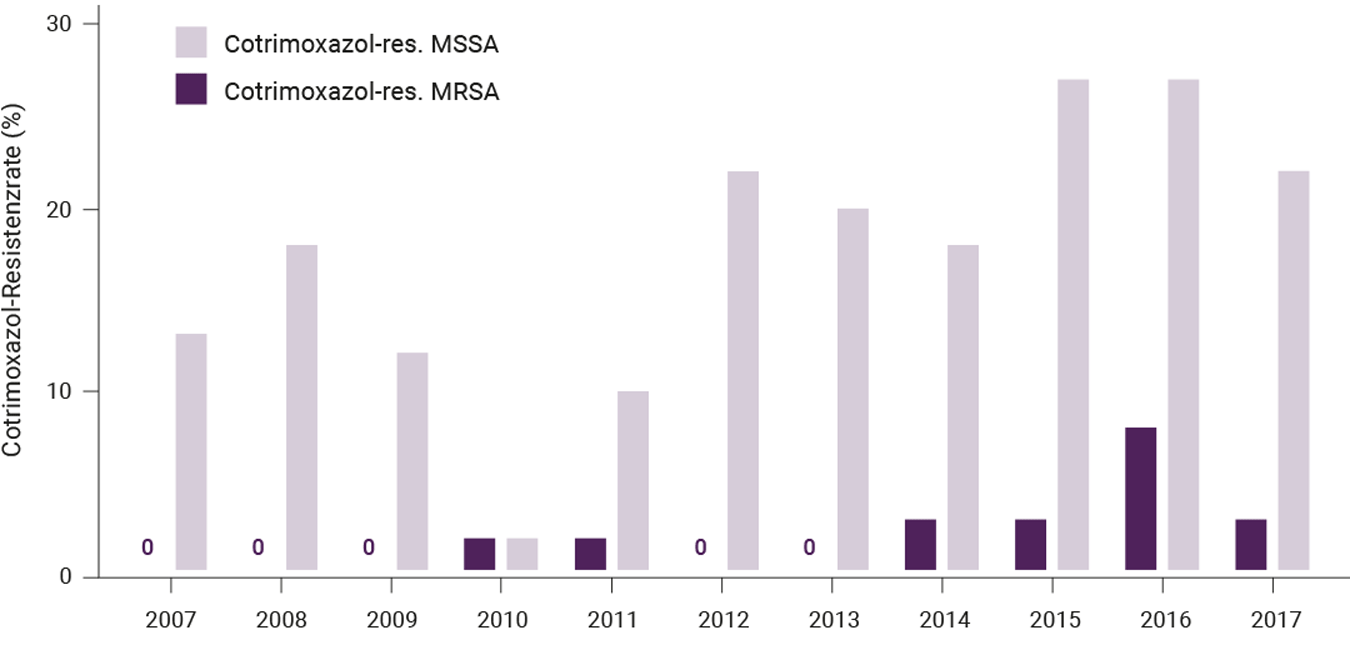
Abbildung 1. Cotrimoxazol-Resistenzrate der PVL-positiven S. aureus-Isolate 2007–2017.
Literatur
- Friesen J, Neuber R, Fuhrmann J, Kietzmann H, Wenzel T, Schaumburg F, Müller M, Ignatius R. Panton-Valentine-leukocidin-positive Staphylococcus aureus in skin and soft tissue infections from primary care patients. Clin Microbiol Infect. 2020 Oct; 26(10):1416.e1-1416.e4. doi: 10.1016/j.cmi.2020.06.029.

